Методы диагностики гастрита
Комплекс диагностических мероприятий при подозрениях на гастрит включает в себя эндоскопические и лабораторные исследования.
Гастроскопия
Фиброгастроскопия позволяет врачу увидеть состояние слизистой желудка. В ходе исследования может быть проведены биопсия и pH-метрия – исследование кислотности желудка. В «Семейном докторе» Вы можете пройти гастроскопию в состоянии медикаментозного сна.
Общий анализ крови
В случае подозрений на гастрит при анализе результатов ОАК обращается внимание на такие показатели как уровень гемоглобина, эритроцитов, СОЭ. Биохимический анализ крови
Биохимический анализ крови
Биохимический анализ крови используется в диагностике хронического аутоиммунного гастрита.
Анализ крови на антитела к Helicobacter pylori
Для диагностики гастрита, вызванного бактериями Helicobacter pylori, проводится иммунологический анализ на выявление антител к данному виду бактерий.
Анализ кала
Наряду с иммунологическим анализом крови для выявления Helicobacter pylori может быть использован также анализ кала.
Дыхательныйтест на Helicobacter pylori
Присутствие в организме Helicobacter pylori может быть обнаружено с помощью дыхательного уреазного теста прямо на амбулаторном приёме врача-гастроэнтеролога.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Диагностика

Наряду с общим осмотром животного и сбором анамнеза могут потребоваться:
- Анализы крови, чтобы оценить работу печени и поджелудочной железы.
- УЗИ – для оценки структуры печени, желчного пузыря и желчевыводящих путей, поджелудочной железы, кишечника, моторики желудочно-кишечного тракта, поиска опухолей.
- Рентген – для исключения инородных предметов в желудочно-кишечном тракте, опухолей, камней в желчном пузыре.
- Гастроскопия – исследования внутренней поверхности желудка и пищевода с помощью гастроскопа, а также выполнения биопсии – для гистологического анализа тканей.
Когда необходимо срочно обратиться к врачу
Иногда у кошки появляются симптомы, которые сигнализируют, что животному требуется немедленная помощь специалиста:
- Частая рвота, которая продолжается более 5–10 часов. Если кошку вырвало уже не один раз, и она постоянно хочет пить, скорее всего у нее начались проблемы с почками.
- Повышение температуры.
- Слабость и апатия.
- Очень неприятный запах рвотных масс и такой же запах изо рта.
- Понос.
- Судороги или обмороки.
- Наличие в рвотных массах крови или слизи.
- Отказ от воды и пищи. Если у кошки рвота, но при этом она отказывается от еды и теряет вес, можно утверждать, что у нее липидоз. При этой патологии в области печени скапливается слишком много жира. В результате нарушается функционирование большинства органов, в самом организме накапливаются токсины. Кошка с признаками липидоза должна быть госпитализирована в кратчайшие сроки, иначе она погибнет.
- Рвота «фонтаном».
- Потемнение мочи.
- Желтушность слизистых оболочек.
- Проблемы с отхождением мочи. Иногда при рвоте и повышенном чувстве жажды коты практически не ходят в туалет. Чаще всего это происходит, когда мочевыделительные каналы животного заблокированы камнями или гельминтами. В такой ситуации от смерти кошку спасет срочное оперативное вмешательство.
Почему возникает болезнь?
Острый панкреатит занимает третье место среди болезней ЖКТ, требующих экстренной госпитализации и неотложного хирургического лечения (после аппендицита и холецистита). Этим заболеванием чаще страдают мужчины.
Он имеет два пика заболеваемости. Первый приходится на 40 лет, второй — на 70 лет. Первый связан с употреблением алкоголя, второй (билиарный) — с желчекаменной болезнью.
Непосредственные причины развития острого панкреатита бывают разными, но суть заболевания во всех случаях одна — это самопереваривание поджелудочной железы.
Этот орган вырабатывает сильные ферменты, которые выводятся в 12-перстную кишку в «недозревшем» виде. В 12-перстной кишке и тонком кишечнике они дозревают, входят в полную силу и активно переваривают жиры и белки.
Это защитный механизм, созданный природой для сохранения поджелудочной железы. В силу разных факторов он блокируется.
Это может быть ранняя активизация и преждевременное созревание ферментов, когда они становятся агрессивными до того, как покинут место своего образования.
Или это может быть блокировка панкреатического сока при желчекаменной болезни, дискинезии желчевыводящих путей (билиарный панкреатит). В этом случае желчь поступает в 12-перстную кишку в виде резких выбросов. Это может стать причиной обратного заброса панкреатического сока и самопереваривания поджелудочной железы.
Застой или ранняя активация ферментов приводит к тому, что поджелудочная железа начинает переваривать сама себя.
Самопереваривание поджелудочной железы вызывает воспаление, некроз тканей и разрушение островков Лангерганса (это может стать причиной развития сахарного диабета).
До тех пор, пока воспалительный процесс развивается без присоединения инфекции, он остается асептическим. С присоединением инфекции ситуация резко усугубляется. Заболевание переходит в гнойную форму.
Типы галитоза, различаемые специалистами
Специалисты медицины выделяют следующие типы галитоза:
-
Псевдогалитоз. Под ним понимается установка пациента на наличие стойкого неприятного запаха изо рта при его отсутствии или незаметности для окружающих. Необходимо посещение психотерапевта для устранения данного навязчивого состояния;
- Истинный галитоз:
- Физиологический галитоз;
- Патологический – оральный или экстраоральный – галитоз.
-
Галитофобия. Подразумевает под собой боязнь человеком появления или наличия неприятного запаха изо рта. Пациенту с галитофобией требуется психологическая помощь.
Особенно распространенным, по словам специалистов стоматологии, является истинный тип галитоза. Если человек при разговоре ощущает исходящий от собеседника неприятный запах изо рта, то это может быть проявлением физиологического или патологического типа галитоза.
Физиологический галитоз может появляться после приема пищи с высоким содержанием сернистых соединений, например, лука или чеснока. Соединения серы после потребления подобных продуктов из пищеварительной системы отправляются сначала в кровоток, а затем в легкие, откуда их удаление частично происходит в процессе выдыхания человеком воздуха. Подобная схема появления физиологического галитоза относится к потребляемому алкоголю.
Физиологический галитоз может возникать также в следующих случаях:
- Курение табака;
- Голодание;
- Прием некоторых медикаментозных препаратов;
- Особенности питания;
- Ношение зубных протезов;
Ношение зубных протезов — одна из причин возникновения галитоза
Потребление спиртных напитков.
Подобные факторы появления физиологического галитоза носят временный характер.
Патологический оральный галитоз может возникать в следующих случаях:
- Гингивит;
- Кариес зубов;
- Пародонтит;
- Кандидоз;
- Ксеростомия;
- Несвоевременная или неправильная гигиена потовой полости.
Патологический экстраоральный галитоз может возникать в следующих случаях:
- Онкологические заболевания;
- Патологии пищеварительной системы;
- Заболевания дыхательных путей;
- Дисфункция печени и желчевыводящих путей.
Во всех случаях неприятный запах изо рта объясняется наличием соединений азота или серы.
ВАЖНО: Галитоз не является заболеванием, но он информирует о наличии проблем в организме, требующих устранения
Методы лечения
После получения результатов всех анализов ветеринар в индивидуальном порядке подберет метод лечения.
В первую очередь потребуется восстановить водно-солевой запас в организме кошки. Для этого используют капельницы с раствором Рингера-Локка. Кроме того, питомицу придется посадить на диету: включить в ее рацион питательную, но легкую еду.
Обычно кошек лечат при помощи следующих препаратов:
- Сорбенты и антитоксины. Их прописывают, если кошка отравилась какими-то ядовитыми веществами.
- Спазмолитики и противорвотные препараты.
- Лекарства для защиты желудка и поддержания функции печени.
- Витамины и иммуномодуляторы.
- Антибиотики. Назначаются, если причиной рвоты желтой жидкостью является какое-либо инфекционное заболевание
- Противоглистные препараты.
При рвоте желтой жидкостью, которая была вызвана неправильным кормлением, питомца можно лечить в домашних условиях Смектой или активированным углем. Дозировка: 1 таблетка или 1 мл на 1 кг веса. Также можно дать коту попить крепкий отвар мяты.
При однократной рвоте желтой жидкостью рекомендуется отложить кормление на 8 часов. Вместо воды лучше давать коту облизывать кубик льда, чтобы не вызвать новый приступ рвоты. По окончании перерыва питомцу нужно дать попить и внимательно проследить за его реакцией. При отсутствии тошноты можно покормить кота негустой кашей, вареной нежирной рыбой или мясом. Со следующего дня придерживайтесь обычного рациона питания.
Если кошка блюет желчью, хозяин должен внимательно наблюдать за состоянием своего питомца, чтобы уберечь его от неприятных последствий для здоровья и гибели. Самым лучшим способом борьбы со рвотой является профилактика ее появления. Кошке нужно обеспечить грамотный уход: подбор рациона, вакцинация, дегельминтизация, вычесывание и прочие обязательные манипуляции.
Мне нравится8Не нравится
Диагностические мероприятия
В ветеринарной клинике при рвоте желтой жидкостью врач внимательно осмотрит кота, прощупает его живот, проверит слизистые и измерит температуру тела. Далее ему потребуется подробная информация о состоянии кошки, а также документы с отметками о вакцинации, дегельминтизации и перенесенных заболеваниях.
Для постановки правильного диагноза обычно делают такие манипуляции:
- рентген кишечника, печени, мочевого пузыря;
- компьютерная томография;
- УЗИ внутренних органов;
- эндоскопия;
- биохимический и общий анализ крови;
- анализ кала, рвотных масс и мочи.
Хозяева не должны отказываться от диагностических мероприятий, ведь все они направлены на спасение жизни кошки. К сожалению, даже современные методы диагностики не всегда позволяют узнать причины появления рвоты желтой жидкостью, поэтому часто они дополняют друг друга. Например, УЗИ и рентгенография не помогут определить отравление, а также не всегда показывают острые воспалительные процессы в желчном пузыре и печени. Именно поэтому врачи назначают дополнительные анализы.
Возможные болезни
Единичные случаи рвоты желчью у кошек не требуют помощи ветеринара. Чаще всего они возникают из-за переедания. В таком случае достаточно скорректировать диету питомца.
Неоднократные приступы с пеной и желчью свидетельствуют о начале воспалительного процесса в ЖКТ. Это может быть язва желудка, гастрит, панкреатит и другие болезни. Необходима консультация ветеринара для постановки диагноза.
Белая рвота – следствие длительного голодания. Возникает она из-за реакции слизи желудка на кислород. Животное нельзя сразу обильно кормить, порции даются часто и в небольшом объеме.
Желтая рвота с кровью и пеной тревожный симптом. Она появляется при кровотечении пищевода, кишечника или желудка. При язве или опухолях в массе присутствуют прожилки крови. Алая и однородная кровь появляется при повреждения верхнего отдела ЖКТ. Такое состояние требует срочной помощи ветеринара.
Рвота с шерстью у кошек
Рвота, бьющая сильной струей на большие расстояния, требует незамедлительной доставки кошки в клинику. Симптом возникает при закупорке кишечника, высоком внутричерепном давлении, поражениях головного мозга. Требуется помощь врача.
У котят рвота возникает из-за врожденных патологии ЖКТ или некачественного молока матери. Чем меньше детеныш, тем меньше шансов на выживание. У котят от двух месяцев жизни шансов на выживание больше.
У неокрепшего организма высокая непереносимость лекарств.
Если рвота сопровождается поносом, вялостью, потерей аппетита, повышением температуры, то это может быть признаком инфекционных болезней. Необходима срочная консультация ветеринара.
Симптомы холецистита
Различают острый и хронический холецистит.
Острый холецистит в большинстве случаев проявляется на фоне желчнокаменной болезни. Такая форма заболевания называется калькулёзным холециститом.
Хронический холецистит может развиться как самостоятельное заболевание, нередко оно начинается ещё в юношеском возрасте. Длительный воспалительный процесс в желчном пузыре приводит к изменению свойств желчи и образованию камней. А это значит, что всегда есть риск перехода заболевания в острую форму.
Симптомы острого холецистита
Приступы острого холецистита часто называют «печеночной коликой». Основные симптомы в этом случае следующие:
- сильная боль в правом подреберье. Боль носит приступообразный характер, продолжительность приступа — от нескольких минут до нескольких часов и даже дней. Боль начинается внезапно, часто ночью; сначала острая, потом слабеет, становится постоянной и тупой.
- сильная горечь во рту;
- тошнота, рвота. Приступ рвоты не приносит облегчения;
- повышение температуры. При развитии гнойной формы заболевания температура может подниматься до 38-39°C;
- могут наблюдаться пожелтение кожи и белков глаз, вздутие живота, запор.
Симптомы хронического холецистита
Хронический холецистит проявляется, прежде всего, тяжестью или болью в правом боку (в правом подреберье). Боль может отдавать в лопатку и руку, быть смещенной в область верхней части живота и левого подреберья. Такая боль обычно возникает после приёма тяжелой и жирной пищи, алкоголя или газированных напитков, в результате стресса, поднятия тяжестей или после тряской езды. Также могут наблюдаться:
- отсутствие аппетита;
- расстройство пищеварения;
- отрыжка с привкусом горечи;
- тошнота, иногда рвота;
- пожелтение кожи.
Что делать при рвоте
Поскольку приступ рвоты может быть у каждого, полезно знать, как можно предотвратить рвоту, что делать во время и сразу после приступа и в каких случаях обязательно надо обращаться к врачу.
Предвестником рвоты является тошнота. Если вас тошнит, попробуйте открыть окно (увеличить приток кислорода), выпить немного подслащенной жидкости (это успокоит желудок), принять сидячее или лежачее положение (физическая активность усиливает тошноту и рвоту). Можно рассосать таблетку валидола. Если вас укачивает в дороге, возьмите с собой и рассасывайте в пути леденцы. Это поможет предотвратить рвоту.
Что делать во время приступа рвоты
Во время приступа важно исключить попадание рвотных масс в дыхательные пути. Больной во время рвоты ни в коем случае не должен лежать на спине
Не оставляйте без присмотра маленьких детей, если у них может быть рвота. Пожилому или ослабленному человеку необходимо помочь повернуться на бок, головой к краю кровати, поставить перед ним таз.
Что делать после приступа рвоты
После приступа надо промыть рот холодной водой. Если больной сам этого сделать не может, надо смочить кусок марли в содовом растворе и протереть ему рот.
Сразу после приступа можно выпить лишь несколько глотков воды, и то, если в рвотных массах не было крови. Попить как следует можно лишь через 2 часа, а есть – лишь через 6-8 часов после приступа. Пища должна быть диетической, щадящей; лучше всего – каша на воде, рис, нежирный суп.
При повторяющихся приступах рвоты возможно обезвоживание организма. Поэтому необходимо пить специальный раствор, восстанавливающий водно-электролитный и кислотно-щелочной баланс.
Диета на время лечения
При обращении в ветклинику по поводу часто повторяющейся у кошки окрашенной желчью или кровью рвоты, специалист после необходимых исследований и постановки диагноза даёт развёрнутые рекомендации, касающиеся ухода и диеты.
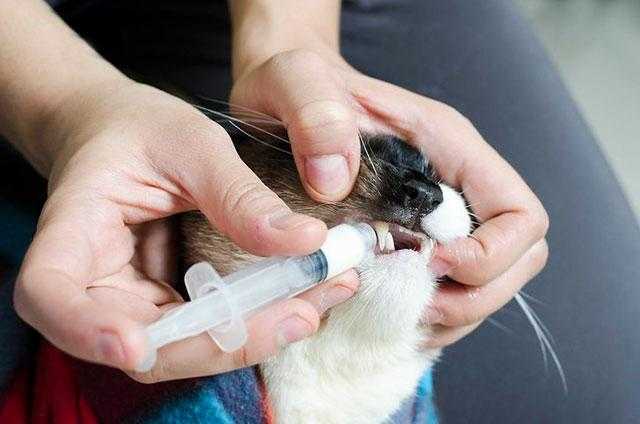
Если рвота у кошки бывает время от времени, не чаще трёх раз в течение дня, и рвотные массы не содержат настораживающих включений, можно провести мини-курс лечебного голодания. Сначала, с целью снизить раздражающее воздействие пищи на желудок, на сутки исключают доступ к пище. Обезвоживание допускать нельзя, и если кошка не пьёт самостоятельно, её выпаивают с помощью шприца.
Затем предлагают животному небольшие порции диетической пищи:
- отвар риса;
- детское пюре;
- нежирную варёную курицу;
- свежее куриное или перепелиное яйцо всмятку;
- творог с жирностью не более 5% .
Придерживаясь такой схемы питания в течение двух суток, нужно наблюдать за состоянием кошки. Если она не выглядит апатичной, угнетённой, приступы рвоты не повторяются, можно переходить на обычный рацион с частым кормлением небольшими порциями.
При натуральном питании исключают из рациона любую жирную, острую, пряную, солёную пищу, цельное молоко. Если практикуется питание готовым кормом, его выбирают из линейки лечебных.
Осложненные формы
При отсутствии быстрой медицинской помощи острый панкреатит может дать множество осложнений, в том числе тяжелых, угрожающих жизни человека.
Вот почему при симптомах острого воспаления требуется быстрая госпитализация больного в хирургическое отделение или в отделение реанимации и интенсивной терапии.
Клиника «Медицина 24/7» осуществляет срочную транспортировку больных с немедленным оказанием первой медицинской помощи.
Осложненные формы острого панкреатита бывают связаны с двумя факторами — попаданием ферментов поджелудочной железы в кровь и присоединением инфекции.
Наиболее частые осложнения, при которых проводится хирургическое лечение — образование участков некроза тканей, скопление воспалительной жидкости (экссудата), гнойное воспаление (абсцесс), перитонит.
Жидкость может скапливаться как внутри самой поджелудочной железы, так и вокруг нее, образуя асцит — водянку.
- Полиорганная недостаточность.Из-за острого воспаления, попадания панкреатических ферментов в кровь и токсического воздействия развивается полиорганная недостаточность.
- Дыхательная недостаточность.На фоне острого воспаления поджелудочной железы возможно развитие синдрома, который называется «шоковым легким» — быстрое развитие экссудативного плеврита, дыхательной недостаточности, спадение легкого.
- Почечная, печеночная недостаточность.Эти осложнения развиваются из-за токсического воздействия ферментов, попавших в кровь.
- Сердечно-сосудистая недостаточность.Поражение сердца при остром панкреатите имеет общую причину с развитием почечной, печеночной недостаточности — токсическое действие ферментов, попавших в кровь.
- Перитонит.Одно из частых осложнений, которые дает острый панкреатит — воспаление брюшной полости, которое бывает гнойным (инфекционным) или асептическим (без инфекции).
- Расстройства психики.Токсическое воздействие панкреатических ферментов на мозг вызывает изменение психоэмоционального состояния вплоть до развития психоза.
- Сепсис.Развитие гнойного процесса на фоне острого панкреатита может вызвать заражение крови (сепсис), которое требует экстренных мер. В противном случае сепсис может привести к смерти.
- Абсцессы.Присоединение инфекции вызывает образование гнойников в брюшной полости.
- Парапанкреатит.Гнойное воспаление может распространиться на окружающие органы — сальник, забрюшинную клетчатку, брюшину, связки печени, 12-перстной кишки.
- Псевдокисты.Вокруг некротических очагов в поджелудочной железе могут образоваться капсулы из соединительной ткани — так возникают псевдокисты, наполненные жидкостью или гноем.
- Опухоли.Острое воспаление может спровоцировать перерождение клеток и развитие онкологического заболевания поджелудочной железы.
Каким бывает неприятный запах изо рта?
Особенности запаха могут косвенным образом указать на источник проблем.
Сероводородный запах (запах протухших яиц) свидетельствует о гниении белковых веществ. Такой запах характерен при проблемах с пищеварением. Стойкий сероводородный запах может указывать на гастрит с пониженной кислотностью или язву желудка.
Кисловатый запах и соответствующий привкус во рту отмечается при гастрите с повышенной кислотностью. Такой запах может появиться на ранней стадии заболевания, когда другие симптомы ещё отсутствуют.
Горьковатый запах и привкус во рту типичен для заболеваний печени и желчного пузыря. Дополнительным симптомом является появление желтого налёта на языке.
Запах ацетона и сопровождающий его сладкий привкус во рту – характерный симптом сахарного диабета.
Запах мочи изо рта указывает на заболевание мочеполовой системы (прежде всего, почек или мочевого пузыря).
Запах кала изо рта может возникать при заболеваниях кишечника (дисбактериозе, дискинезии кишечника, кишечной непроходимости).
Гнилостный запах изо рта типичен для стоматологических заболеваний (воспалительных процессов зубов и десны).
Первая помощь в легких случаях
Как правильно оказать помощь котенку в случае рвоты? Если малыша, кроме тошноты, больше ничего не беспокоит, стул в норме, он активен и подвижен, никаких действий по лечению питомца предпринимать не следует, достаточно наблюдать за состоянием кота первые сутки. Если животному станет хуже или рвота будет повторяться многократно, придется отвезти больного к ветеринару.
Если питомец переел и его рвет, на протяжении 12 часов котенка не кормят. Небольшая разгрузка поможет восстановить работу ЖКТ.
В случае отравления следует обеспечить питомцу доступ к чистой питьевой воде – обильное питье поможет очистить организм от шлаков и токсинов. Если животное не хочет пить самостоятельно, надо поить котенка из шприца или пипетки каждые 2 часа. Если рвота сопровождается диареей, можно дать питомцу порошок «Смекта» растворенный в теплой воде. После отравления первые 2–3 дня нужно кормить малыша нежирной пищей.
Диагностика и лечение билиарного сладжа в клинике «Эхинацея»
Для диагностики билиарного сладжа мы используем:
- Ультразвуковое исследование (УЗИ).
- Лабораторные анализы помогают нам уточнить причины происходящего и подобрать соответствующее лечение.
УЗИ желчного пузыря. Левое изображение – осадок на дне желчного пузыря, там же замазкообразная желчь. Справа – взвесь в желчном пузыре.
Лечение будет построено так:
- Найдём и по возможности устраним причину образования сладжа в Вашем случае. Лечение должно быть направлено точно в цель. А для правильного лечения нужно точно понять причину проблемы. Например, речь может пойти о коррекции обменных нарушений или замене способа контрацепции. Возможно, мы предложим Вам выполнить анализы или ультразвуковые исследования, если они не были выполнены раньше. Обязательно берите с собой на прием результаты ранее выполненных исследований.
- Подберем современные лекарственные препараты для растворения частиц сладжа.
- Рекомендуем Вам необходимые изменения в питании. Это во многом зависит от характера нарушений обмена веществ, от показателей лабораторных анализов. Обычно изменения в питании вполне выполнимы и нравятся нашим пациентам.
- Снизим массу тела, если это нужно. Голодные диеты здесь неприемлемы. Скорее, лечение будет построено на поиске и коррекции нарушений в работе эндокринной системы. Состав желчи сильно зависит от гормонов.
- Улучшим моторику желчного пузыря и желчных путей (режим питания, лекарственные препараты, травы).
- Восстановим баланс микрофлоры кишечника.
Причины желчнокаменной болезни
Основной причиной образования камней в желчном пузыре является сочетание двух факторов – 1) повышенное содержание в желчи некоторых веществ (в первую очередь холестерина), когда достигается предел их растворимости и начинает выпадать осадок, и 2) застой желчи. Возникновению и развитию желчнокаменной болезни могут способствовать:
- беременность (гормональная перестройка способствует выделению клетками печени повышенного количества холестерина);
- прием оральных контрацептивов (заместительная гормональная терапия);
- ожирение. Даже незначительный прирост веса за счет жировых накоплений сопровождается повышением в желчи содержания холестерина;
- быстрое похудение, например, вследствие голодания или следования несогласованной с врачами диеты, может привести к изменению состава желчи и стимулировать образование камней;
- малоподвижный образ жизни способствует развитию дискинезии желчного пузыря и желчевыводящих путей и может привести к застою желчи;
- генетическая предрасположенность;
- различные заболевания (сахарный диабет, болезнь Крона, цирроз печени, заболевания крови и др.)
С возрастом вероятность развития желчнокаменной болезни увеличивается. Лица старше 60 лет относятся к группе повышенного риска возникновения этого заболевания.
Причины ГЭРБ
Рефлюкс (заброс содержимого желудка в пищевод) может возникать по следующим причинам:
-
снижение тонуса нижнего пищеводного сфинктера.
Слабость сфинктера может быть следствием:
- употребления кофеиносодержащих напитков, шоколада;
- приёма некоторых лекарственных препаратов;
- курения;
- злоупотребления алкоголем;
- гормональных изменений в период беременности;
-
повышение внутрибрюшного давления. Распространенными причинами повышения внутрибрюшного давления являются:
- метеоризм (который, в свою очередь может быть следствием неправильного питания, заболеваний ЖКТ, нарушений пищеварения — диспепсии);
- беременность;
- ожирение;
- асцит (скопление жидкости в брюшной полости);
- заглатывание большого количества воздуха вместе с едой (аэрофагия);
грыжа пищеводного отверстия диафрагмы.
Для развития гастроэзофагеальной рефлюксной болезни имеют значение не только сам рефлюкс, но и некоторые другие факторы, способствующие усугублению ситуации, например:
- угнетенное состояние слизистой пищевода, при котором она оказывается не в состоянии противостоять повреждению;
- нарушение способности пищевода к самоочищению. В норме пищевод должен быстро освобождаться от попавшего в него содержимого желудка – за счет силы тяжести и перистальтики, а кислотность среды устраняться бикарбонатом натрия, входящим в состав слюны.
Факторами, провоцирующими рефлюкс, являются:
- стрессы;
- слишком обильная трапеза (переедание);
- употребление пищи, вызывающей повышенное газообразование и другие расстройства пищеварения;
- физическая нагрузка после еды.