Содержание статьи:
Лимфома (lymphoma) – злокачественная опухоль клеток иммунитета.При ней лимфоциты увеличиваются до гигантских размеров, бесконтрольно делятся и поражают лимфатическую систему: лимфоузлы, костный мозг, вилочковую железу.
От других онкологических заболеваний лимфома отличается диссеминацией по всему организму: с током лимфы переродившиесязлокачественныеклетки попадают во внутренние органы и критически нарушают их работу. Болезнь долго течет бессимптомно, а когда начинает проявляться, то часто весь организм уже поражен.
Большинстволимфомхарактеризуетсяпрогрессирующим течением и высокой злокачественностью с метастазированием. Тем не менее при раннем их выявлении благоприятный прогноз достигает ~90%.
Статистические данные о лимфомах:
- Ежегодно в России выявляют около 25 000 пациентов с раком данного типа – это 4% от всех онкобольных.
- Мужчины болеют чаще, чем женщины.
- Возрастной пик заболеваемости – 30-34 года и после 60 лет.
- В группе риска – больные с артритом двух и более суставов.
- Провоцирующий фактор – дефицит селена в организме.
- Есть предположение, что окрашивание волос чаще 1 раза в месяц темной краской увеличивают риск развития лимфомы на 26%.
- Считается что витамин Д обладает защитными свойствами против лимфомы.
- Благодаря современным методикам и препаратам за последние 10 лет смертность от лимфом в России снизилась на 27%.
Причины воспаления слюнных желез у собаки
У собак по анатомическому расположению различают околоушные, подчелюстные, подъязычные и скуловые железы. Все эти парные органы могут подвергаться механическому или биологическому воздействию. В ветеринарной практике принято считать, что к воспалительным процессам в слюнных железах питомца приводят следующие причины:
- Травмы, в том числе и микротравмы железистой ткани органа.
- Стоматологические заболевания. Наличие у собаки абсцесса зубного корня, стоматита, гингивита, зубного камня нередко приводит к воспалению близлежащих тканей и органов.
- Аномалии, в том числе и врожденные в строении слюнных желез.
- Воспалительные процессы в других органах могут приводить к распространению инфекционного агента в железистые ткани, вызывая в том числе и паротит у собак.
- При нарушении обмена веществ в протоках парного органа могут образовываться камни. Повреждая слизистую оболочку, инородные предметы способствуют также перекрыванию просвета канала, приводя к сиалоадениту.
- Неопластические процессы, в результате которых в слюнных железах развиваются новообразования – частая причина их воспаления у питомцев в преклонном возрасте.
- Проникновение в ткани органа патогенных вирусов, бактерий и грибков.
Слюнные железы у собак
По мнению опытных собаководов и ветеринарных специалистов, причиной развития патологии нередко является регулярное переохлаждение организма, снижение резистентности вследствие сопутствующих заболеваний. Многие заводчики отмечают генетическую предрасположенность некоторых пород к паротиту. Так, поражение слюнных желез воспалительного характера часто наблюдается у немецких овчарок, боксеров. Нередко страдают сиалоаденитом таксы, пудели и грейхаунды.
Тенденция развития паротита неопластической этиологии характерна в большинстве случаев для питомцев в возрасте. Неинфекционный сиалоаденит наблюдается, как правило, у молодых животных. В ряде случаев патология развивается на фоне перенесенных инфекционных заболеваний – фарингита, чумы плотоядных.
Рекомендуем прочитать о воспалении десен у собак. Вы узнаете о причинах и симптомах воспаления десен, лечении у ветеринара и в домашних условиях.
А здесь подробнее о лечении фурункулов у собак.
Классификация неходжкинских лимфом
Наиболее часто используется Европейско-американская классификация, разработанная в рамках Всемирной организации здравоохранении (ВОЗ).
По этой классификации НХЛ подразделяются в зависимости от их клеточной принадлежности.
В-КЛЕТОЧНЫЕ ЛИМФОМЫ
Диффузная В-крупноклеточная лимфома составляет 31% от общего числа лимфом. Эта лимфома возникает наиболее часто после 60 лет и отличается быстрым ростом. При этом 40-50% больных удается полностью излечить.
Фолликулярная лимфома, на которую приходится 22% от общего числа НХЛ. Этот вид лимфомы диагностируется обычно в возрасте около 60 лет и характеризуется медленным ростом. Длительная (5-летняя) выживаемость больных колеблется в пределах 60-70%. Со временем фолликулярная лимфома может превратиться в быстрорастущую диффузную лимфому.
Хронический лимфоцитарный лейкоз/мелкоклеточная лимфоцитарная лимфома. На эти родственные заболевания приходится 7% от общего количества лимфом. Они отличаются медленным ростом, но плохо поддаются лечению. Тем не менее больные с этими заболеваниями могут жить в течение 10 лет. Иногда возможно превращение их в быстрорастущие лимфомы.
Лимфома из клеток мантийной зоны (6%) чаще поражает мужчин в возрасте около 63 лет. Этот тип лимфомы хотя и растет не очень быстро, однако лишь 20% больных живет в течение 5 лет.
Экстранодальные В-клеточные лимфомы маргинальной зоны — MALT-лимфомы (8%). Средний возраст больных — около 60 лет. Часто выявляется в желудке, отличается медленным местным ростом. Хорошо излечивается на ранних стадиях.
Нодальная В-клеточная лимфома маргинальной зоны (2%). Характеризуется медленным ростом. Многие больные с ранними стадиями заболевания могут быть полностью излечены.
Селезеночная В-клеточная лимфома маргинальной зоны встречается у пожилых больных, чаще мужского пола. Нередко лечение не назначается до появления выраженных симптомов в результате увеличения селезенки.
Первичная медиастинальная В-клеточная лимфома (2%) возникает в средостении преимущественно у женщин в возрасте 30-40 лет и характеризуется быстрым ростом. 50% больных могут быть излечены.
Лимфома Беркитта и беркиттоподобная лимфома(2%) возникает в 90% случаев у мужчин в возрасте около 30 лет. Отличается быстрым ростом. При интенсивной химиотерапии 50% больных могут быть полностью излечены.
Лимфоплазмоцитарная лимфома (макроглобулинемия Вальденстрема) составляет 1% от общего числа НХЛ. Заболевание отличается медленным течением, но полностью его излечить нельзя. Тем не менее большинство больных живут более 5 лет.
Волосатоклеточный лейкоз относится к очень редким заболеваниям и выявляется у пожилых людей. Характеризуется медленным ростом. Некоторые больные не нуждаются в лечении.
Первичная лимфома центральной нервной системы (ЦНС) может поражать как головной, так и спинной мозг. Ранее эта опухоль считалась очень редкой, однако в настоящее время она выявляется чаще у больных СПИДом. 30% больных живут 5 и более лет.
Т-КЛЕТОЧНЫЕ ЛИМФОМЫ
Т-лимфобластная лимфома/лейкоз из клеток-предшественников (2%). Это заболевание можно рассматривать как лимфому или лейкоз. Различие зависит от количества опухолевых клеток в костном мозге. В случае выявления менее 25% опухолевых клеток ставится диагноз лимфомы, а более 25% — лейкоза.
75% больных составляют мужчины, а остальные 25% — женщины. Средний возраст пациентов — 25 лет. Если костный мозг не поражен, то вероятность излечения высокая, а при его вовлечении в процесс вероятность излечения не превышает 20%.
Периферические Т-клеточные лимфомы (7%) подразделяются на несколько видов:
Кожная Т-клеточная лимфома (грибовидный микоз, синдром Сезари) составляет менее 1% среди всех лимфом и выявляется в возрасте 50-60 лет. Выживаемость больных в течение 5 лет колеблется от 5 до 58% в зависимости от скорости роста опухоли.
Ангиоиммунобластная Т-клеточная лимфома характеризуется быстрым ростом и неблагоприятным прогнозом.
Экстранодальная Т-клеточная лимфома из естественных киллеров, назальный тип встречается во всех возрастных группах. Исход заболевания зависит от степени распространения опухолевого процесса.
Т-клеточная лимфома с энтеропатией возникает у людей, чувствительных к клейковине — белку пшеничной муки. Прогноз (исход) заболевания неблагоприятный.
Т-клеточная панникулитоподобная лимфома подкожной клетчатки вначале растет медленно, но со временем может стать быстрорастущей опухолью. Химиотерапия дает лишь частичный эффект.
Анапластическая крупноклеточная лимфома, Т/0-клеточная (2%) чаще возникает у молодых людей. Химиотерапия позволяет излечить многих больных.
Анатомическое строение слюнных желез у собак
Выделение слюны у собак – это важный этап пищеварения. Ферменты, выделяемые слюнными железами, облегчают процесс глотания и готовят пищу к перевариванию. У здорового пса выделяется около литра слюны в сутки (цифра усредненная, может меняться в зависимости от размера собаки, образа жизни и породы).
Выделяют три пары основных больших слюнных желез: околоушные, подчелюстные, подъязычные. Подчелюстная железа расположена в задней части челюсти, между двумя венами. Это довольно крупный овальный орган желтоватого цвета. Околоушные железы находятся в районе ушной раковины. Они сравнительно небольшого размера, и их протоки проходят поперек жевательных мышц. Подъязычная железа, как понятно из названия, находится под языком. Точнее, по бокам от тела языка. Секрет, выделяемый каждой железой, различен по своему составу и функциям. Поэтому воспаление любой из них приводит не только к неприятным ощущениям у собаки, но и к проблемам со всем циклом процесса пищеварения.
Сиалоаденит
Сиалоаденитом у собак принято называть воспаление подъязычной или подчелюстной железы. Причиной воспаления могут стать травмы, закупорка слюнных протоков инородными телами, перенесенные болезни и др. Проявляется в виде сильной припухлости пораженной области. При повреждении подъязычной области у собаки возникают трудности с подвижностью языка. При повреждении подчелюстной железы опухоль прощупывается в межчелюстном пространстве. Лечение будет зависеть от стадии и сложности заболевания. Если в железе есть гнойные образование, необходимо пораженный участок вскрыть и очистить. В остальных случаях можно обойтись без хирургического вмешательства.

Рекомендации специалистов в ранний послеоперационный период
В течение первых 4-6 часов после операции нельзя пить и вставать с кровати. До утра следующего дня после операции можно пить обычную воду без газа, порциями по 1-2 глотка каждые 10-20 минут общим объемом до 500 мл. Через 4-6 часов после операции пациент может вставать. Вставать с кровати следует постепенно, вначале посидеть какое-то время, и, при отсутствии слабости и головокружения можно встать и походить возле кровати. В первый раз вставать рекомендуется в присутствии медицинского персонала (после длительного пребывания в горизонтальном положении и после действия медицинских препаратов возможнее ортостатический коллапс — обморок).
На следующий день после операции можно свободно передвигаться по стационару, начинать принимать жидкую пищу: кефир, овсяную кашу, диетический суп и переходить к обычному режиму употребления жидкости. В первые 7 суток после оперативного вмешательства категорически запрещено употребление любых алкогольных напитков, кофе, крепкого чая, напитков с сахаром, шоколада, сладостей, жирной и жареной пищи. Питание пациента в первые дни после лапароскопической холецистэктомии может включать кисломолочные продукты: обезжиренные творог, кефир, йогурт; каши на воде (овсяную, гречневую); бананы, печеные яблоки; картофельное пюре, овощные супы; отварное мясо: нежирная говядина или куриная грудка.
При обычном течении послеоперационного периода дренаж из брюшной полости удаляют на следующий день после операции. Удаление дренажа безболезненная процедура, проводится во время перевязки и занимает несколько секунд.
Пациенты молодого возраста, после операции по поводу хронического калькулезного холецистита могут быть отпущены домой на следующий день после операции, остальные пациенты обычно находятся в стационаре в течение 2 дней. При выписке вам выдадут больничный лист (если он вам необходим) и выписку из карты стационарного больного, где будет изложен ваш диагноз и особенности проведения операции, а также рекомендации по режиму питания, физических нагрузок и медикаментозного лечения. Больничный лист выдается на время пребывания пациента в стационаре и на 3 дня после выписки, после чего необходимо его продления у хирурга поликлиники.
Уход за послеоперационными швами
В стационаре на послеоперационные раны, располагающиеся в местах введения инструментов будут наложены специальные наклейки. В наклейках «Тегадерм» (они выглядят как прозрачная пленка) возможно принимать душ, наклейки «Медипор» (пластырь белого цвета) перед приемом душа нужно снять. Душ можно принимать начиная с 48 часов после оперативного вмешательства. Попадание воды на швы не является противопоказанным, однако не следует мыть раны с гелями или мылом и тереть мочалкой. После принятия душа следует смазать раны 5% раствором йода (либо раствором бетадина, либо бриллиантовым зеленым, либо 70% этиловым спиртом). Раны можно вести открытым методом, без повязок. Прием ванн или купание в бассейнах и водоемах запрещается до снятия швов и в течение 5 дней после снятия швов.
Швы после лапароскопической холецистэктомии снимают на 7-8 сутки после операции. Это амбулаторная процедура, снятие швов проводит доктор или перевязочная медицинская сестра, процедура является безболезненной.
Методы диагностики
При подозрении на паротит питомца следует показать ветеринарному специалисту. После клинического осмотра у животного возьмут биопсию и проведут общеклинический анализ крови. По результатам биопсии ветеринарный специалист сможет исключить неопластическую причину патологии, определить возбудителя при инфекционной природе заболевания.
Информативным методом диагностики является рентгенологическое исследование черепа собаки в двух проекциях. Рентген поможет обнаружить новообразование, закупорку просвета железы минеральными образованиями, аномалию в развитии органа.
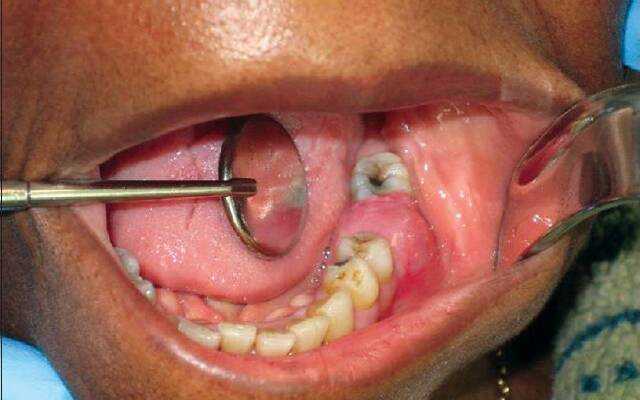
Абсцесс после удаления зуба
Абсцесс после удаления зуба — отдаленное осложнение операции удаления зуба, возникающее в результате контаминации микроорганизмами раневой поверхности. При удалении зубов могут травмироваться не только ткани, окружающие зуб, но и слизистая полости рта и щёк. Свежая рана — благоприятная среда и входные ворота для микроорганизмов. Поэтому при соответствующих обстоятельствах в мягких тканях или в лунке может образоваться абсцесс, который со временем и без лечения может «разлиться» с образованием флегмоны нескольких областей.
Причины абсцесса
Причиной абсцесса может стать несоблюдение правил асептики и антисептики непосредственно во время операции удаления зуба. В результате неправильных действий врача, происходит попадание инфекции в лунку зуба и последующим нагноением. Также инфицирование лунки и мягких тканей может произойти по вине самого пациента при невыполнении им всех рекомендаций стоматолога. Пациент должен строго выполнять назначенные процедуры, в противном случае повторного оперативного вмешательства не избежать.
Профилактика и лечение абсцесса зуба
Профилактикой появления абсцесса после удаления зуба является элементарная регулярная гигиена полости рта и выполнение всех рекомендаций врача-стоматолога. Также к профилактическим мерам можно отнести посещение стоматолога при наличии болезненных ощущений в течение нескольких дней после удаления зуба. Лечение абсцесса заключается во вскрытии и очищении полости абсцесса, удалении гнойных образований и назначении противовоспалительной терапии. Иногда абсцесс вскрывается самостоятельно, и болезненность исчезает. Но это не означает, что процесс купирован, поэтому необходимо дальнейшее лечение у стоматолога. В противном случае, возможно распространение инфекции на контактные области и усиление процесса.
Теперь о содержимом рта
То, что на руках, то нередко и во рту.
Будете неприятно удивлены! Изо рта высевается бактерий больше в разы (!!!). И много более разнообразных, в том числе и патогенных.
Предвижу вопрос: «Слюна содержит бактерицидный фермент лизоцим, который все обезвредит?».
Да, лизоцим есть. Но его активности не хватает для умерщвления большого количества бактерий во рту, в том числе патогенных. Полезная флора (т.н. сапорофиты*), которая постоянно проживает во рту, адаптирована к лизоциму.
Активности лизоцима не хватит на обезвреживание всех поступающих в рот извне бактерий.
Ниже – бакпосев из зева.
Болеть вдолгую
Согласно официальным данным, в России переболело COVID-19 и выздоровело более 5,5 млн людей. Однако и после официальной выписки о коронавирусе иногда забыть не получается. Как оказалось, большинство находившихся в стационаре пациентов долгое время испытывают серьезные проблемы со здоровьем.
Ученые из Стэндфордского университета (США) собрали результаты 45 различных исследований, опубликованных с января 2020 года по март 2021 года. Суммарно в работах рассмотрено почти 10 тыс. случаев пациентов с диагнозом COVID-19, количество мужчин и женщин было примерно одинаковым. Из них 83% были госпитализированы.
Всего у участников исследования было зарегистрировано 84 различных симптома и клинических признака, включая потерю вкуса и запаха, депрессию, беспокойство, боль в груди и лихорадку, а также когнитивные расстройства, такие как потеря памяти и трудности с концентрацией внимания.
Болезная нагрузка
Фото: ИЗВЕСТИЯ/Кристина Кормилицына
В качестве «стойких» симптомов ученые взяли те, которые продолжались не менее двух месяцев после постановки диагноза или не менее 30 дней после выписки из больницы. В части исследований ученые наблюдали за пациентами не более трех месяцев, но авторы некоторых работ делали это в течение полугода.
Обнаружилось, что 72,5% пациентов сообщили как минимум об одном стойком симптоме спустя полгода после постановки диагноза. Недомогания указывали на то, что болезнь затронула различные системы организма: сердечно-сосудистую, дыхательную, нервную, мышечную и иммунную.
Чаще всего пациенты жаловались на усталость (об этом симптоме рассказали около 40% участников исследований), одышку (36%), нарушения сна (29%). Нередко встречались неспособность сконцентрироваться («туман в голове», около 25%), депрессия, беспокойство, общая боль и дискомфорт (примерно по 20%). Часть пациентов спустя месяцы после формального выздоровления так и не восстановили обоняние (11%) или вкусовые ощущения (9%). Примерно у одного из семи переболевших COVID-19 долгое время наблюдалась боль в груди. Также авторы работы отметили, что молодой возраст среди госпитализированных пациентов не защищал их от последствий инфекции.
«Поскольку миллионы людей заражены COVID-19, стойкие симптомы ложатся тяжелым бременем на отдельных пациентов и их семьи, а также на амбулаторную помощь, общественное здравоохранение и экономику. Результаты этого обзора должны помочь лучше оценивать риск долгосрочных последствий, связанных с COVID-19, а врачам — лучше консультировать и лечить своих пациентов», заключили авторы работы.
Классификация сиаладенита
По характеру клинического протекания специалисты выделяют острые и хронические сиаладениты. Острые сиаладениты разделяются по генезу инфекционного агента:
- Вирусные сиаладениты;
- Бактериальные сиаладениты.
К вирусам, способным вызвать сиаладенит, относятся:
- Вирус Коксаки;
- Вирус Эпштейна-Барр;
- Гриппозный вирус;
- Цитомегаловирусы;
- Вирус эпидемического паротита;
- Парамиксовирусы;
- Аденовирусы;
- Вирус простого герпеса.
Вирус простого герпеса — одна из причин возникновения сиаладенита
Среди бактерий, вызывающих появление сиаладениты, находятся колибактерии, отдельные виды анаэробных бактерий, стрептококки и стафилококки. Согласно статистическим данным, в 50% всех случаев болезней больших и малых слюнных желез специалисты диагностируют сиаладенит. Риск развития данного недуга особенно высок у детей и пожилых людей старше 50 лет.
По механизму появления сиаладениты подразделяются следующим образом:
- Обструктивный сиаладенит;
- Гематогенный сиаладенит;
- Послеоперационный сиаладенит;
- Контактный сиаладенит;
- Лимфогенный сиаладенит;
- Постинфекционный сиаладенит.
По локализации воспалительного процесса в рамках одной слюнной железы хронические сиаладениты подразделяются следующим образом:
- Сиалодохит. Подразумевает поражение выводящих протоков слюнных желез;
- Интерстициальный сиаладенит. Подразумевает воспаление стромы слюнной железы;
- Паренхиматозный сиаладенит. Подразумевает поражение паренхимы слюнной железы.
ВАЖНО: С целью предотвращения появления воспалений слюнных желез следует предпринять меры для укрепления иммунной системы, своевременного устранения хронических очагов стоматологических инфекций, правильной и постоянной гигиены ротовой полости
Симптомы эпидемического паротита (свинки)
Заболевание, как правило, начинается остро. Проявляются следующие симптомы:
- температура (свыше 38°C);
- головная боль;
- общая слабость, снижение аппетита;
- болевые ощущения во время жевания или разговора.
К концу первых или на вторые сутки болезни возникает отек в области околоушной слюной железы; кожа натягивается, прикосновение к этому месту оказывается болезненным. Обычно отекает сначала одна железа, а на следующий день или через день – вторая, на другой стороне. Лицо больного приобретает одутловатый вид. Максимум увеличения желез приходится на третий день, после чего отек начинает спадать и в течение недели лицо
Осложнения эпидемического паротита
Тяжелые формы эпидемического паротита связаны с поражением вирусом различных органов. Чаще всего страдают поджелудочная железа, яички у мальчиков и яичники у девочек. Эпидемический паротит может привести к развитию бесплодия. Ещё одним серьёзным осложнением, встречающимся, к сожалению, достаточно часто, является менингит.
Признаки заражения
Гельминты обитают в тонком кишечнике животного, где они питаются необходимым количеством полезных веществ, из-за чего носитель паразита испытывает их дефицит. Чем больше глистов в организме, тем хуже себя чувствует животное. С течением времени возрастает вероятность, что откроется кишечное кровотечение или же возникнет частичная или полная непроходимость.
Наличие огуречного цепня у домашнего питомца сильно нарушает работу пищеварительного тракта. Паразиты травмируют слизистую оболочку и выделяют токсины, которые образуются в процессе жизнедеятельности. Вредные вещества всасываются в кровь, что может приводить к аллергическим реакциям, а также различным проблемам со здоровьем.
Зачастую на ранних этапах дипилидиоз протекает без каких-либо симптомов, но постепенно разрушительное действие гельминтов становится заметным. Заподозрить наличие кишечных червей у кошки можно, если присутствуют следующие признаки:
- Пищеварительные расстройства. Они обычно сопровождаются рвотой, которая вызвана сильной интоксикацией.
- Неухоженная и торчащая шерсть.
- Зуд возле анального отверстия. Когда кошка начинает постоянно вылизываться под хвостом, появляется воспаление, боль и ещё больший зуд.
- Переменчивый аппетит. Животное может или полностью отказываться от еды, или есть больше чем обычно. Гельминты забирают большое количество полезных веществ из пищи, поэтому, когда кошку не сильно тошнит, она начинает много есть.
- Появление сильной вялости. Питомец практически не двигается и очень много спит, постоянно выглядит уставшим и изнемождённым.
- Возникают трудности с опорожнением кишечника. Запоры чередуются с диареей.
- Вздутые бока.
- Выделения из глаз.
- Слишком большое слюноотделение.
- Боли в животе — питомец агрессивно реагирует на поглаживание и попытки взять на руки.
Симптомы
Клинические проявления заболевания достаточно характерны, и обнаружить их нетрудно.
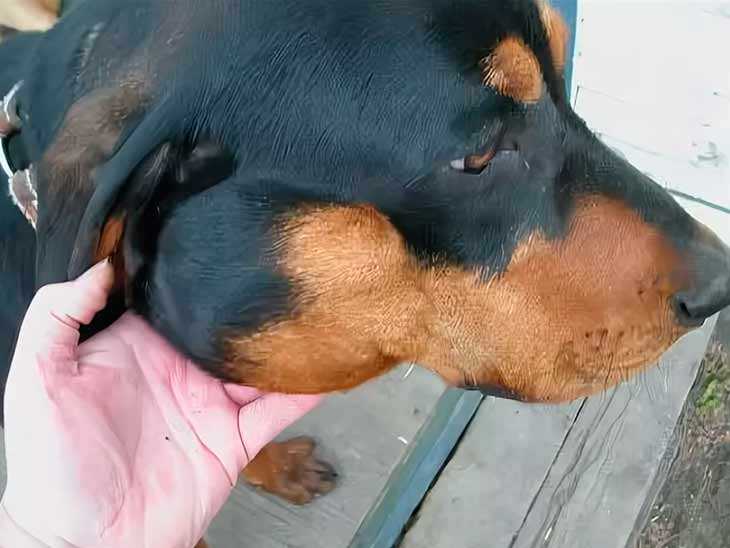
Наиболее типичным признаком служит обильное слюнотечение, другими симптомами воспаления у собаки слюнных желез могут быть:
- Затруднения в приеме пищи ― из-за боли животное с трудом глотает.
- Вследствие отека тканей под челюстью или ниже ушей образуется припухлость.
- Болевой синдром заставляет собаку уклоняться от прикосновений к голове и шее.
- При инфекционном паротите нередко наблюдается местное повышение температуры.
Если на воспаленном участке железы образуется гнойник, он далеко не всегда вскрывается самостоятельно. Созревший гнойник причиняет собаке сильную боль, она не находит себе места, перестает есть. Из постоянно приоткрытой пасти слышен неприятный запах, течет тягучая слюна. Если вы заметили у своего питомца такие признаки, немедленно отправляйтесь с собакой к ветеринару: абсцесс слюнной железы чреват очень неприятными последствиями.
Лечение воспаления слюнных желез
В зависимости от первопричины патологии ветеринарный специалист делает выбор в пользу медикаментозного или хирургического метода лечения. Как правило, при инфекционной природе воспаления хороший эффект достигается курсовым применением антибактериальных препаратов.
Грамотный специалист перед их назначением проводит тест на определение чувствительности патогенной микрофлоры к той или иной группе антибиотиков. Продолжительность курса при паротите, как правило, не менее 10 — 14 дней.
В терапевтические мероприятия включают также применение обезболивающих препаратов – Баралгина, Спазгана. В ряде случае больные животные хорошо реагируют на инъекции стероидных противовоспалительных средств. В ветеринарной практике для лечения паротита успешно применяются такие препараты, как Преднизолон, Дексаметазон.
Повысить иммунные силы организма помогут питомцу витаминные препараты и курс иммуномодуляторов, направленных на активизацию фагоцитоза, и обладающих противовирусным действием.
В том случае, если причиной сиалоаденита является опухоль, камни, аномалия анатомического строения, то без помощи хирурга не обойтись. Показанием к операции является проникающее ранение, в результате которого нарушена целостность слюнной железы. В специализированном учреждении проводят электрокоагуляцию протоков. Манипуляция требует общего наркоза. После операции животному устанавливают дренаж и назначают активную антибиотикотерапию.
Воспаление подчелюстных и подъязычных желез при игнорировании симптомов и неграмотном лечении может приводить к серьезным осложнениям в виде кистозного перерождения тканей, развитию необратимых некротических процессов. В этом случае помочь больному питомцу может только хирургическое вмешательство.